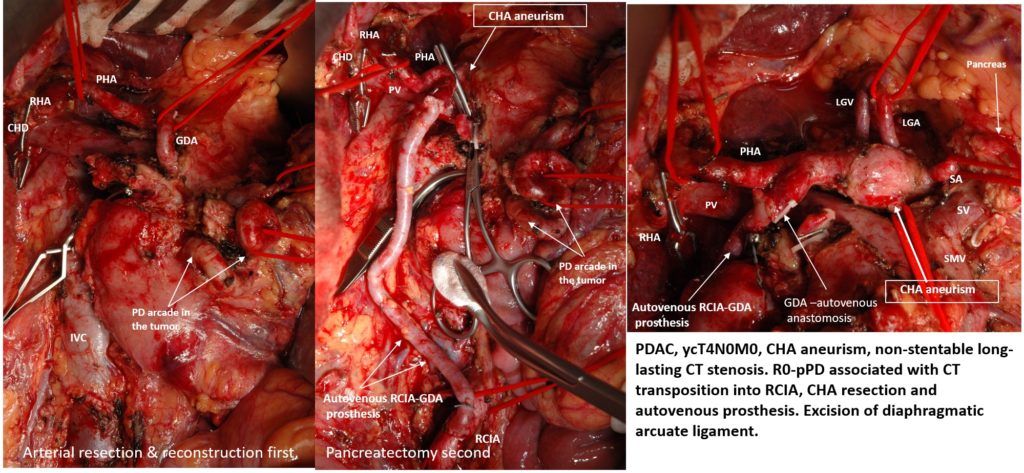
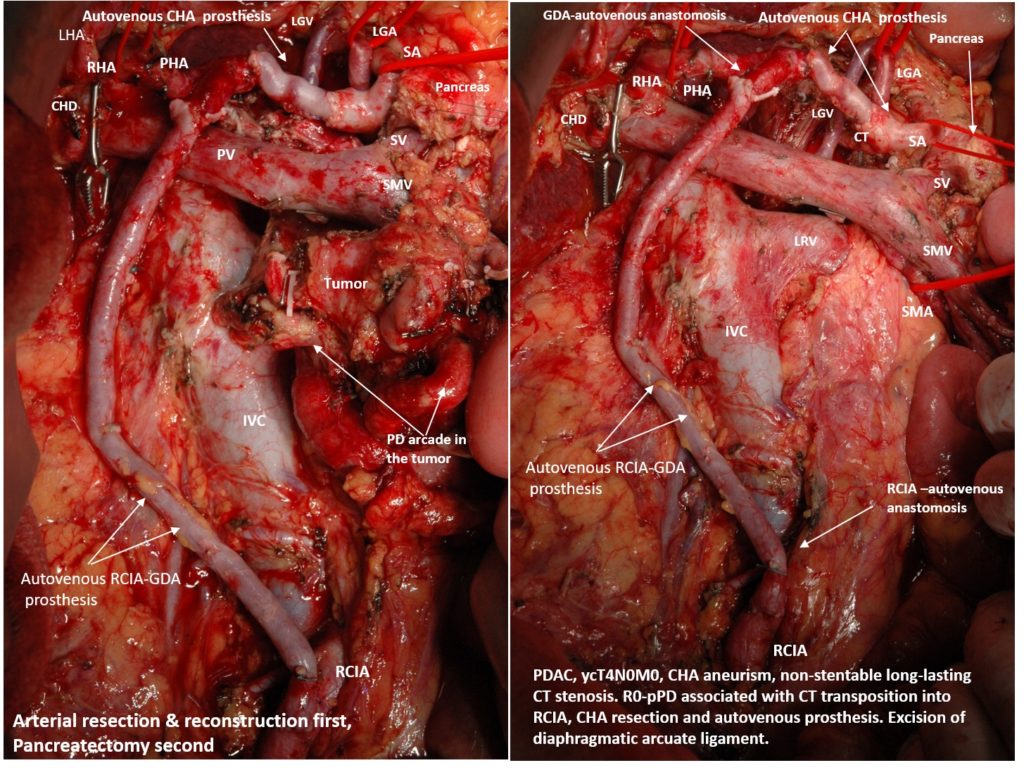
Панкреатодуоденальная резекция (ПДР) с транспозицией чревного ствола (ЧС) в правую общую подвздошную артерию и резекцией c протезированием общей печеночной артерии (ОПА) по поводу местнораспространенной протоковой аденокарциномы головки поджелудочной железы (ПЖ) с вовлечением гастродуоденальной артерии (ГДА) на фоне нестентируемого стеноза ЧС и аневризмы ОПА. Панкреатодуоденальная аркада (ПДА) и ГДА в данном случае – основной источник кровоснабжения печени, желудка, 12-перстной кишки, поджелудочной железы и селезенки.
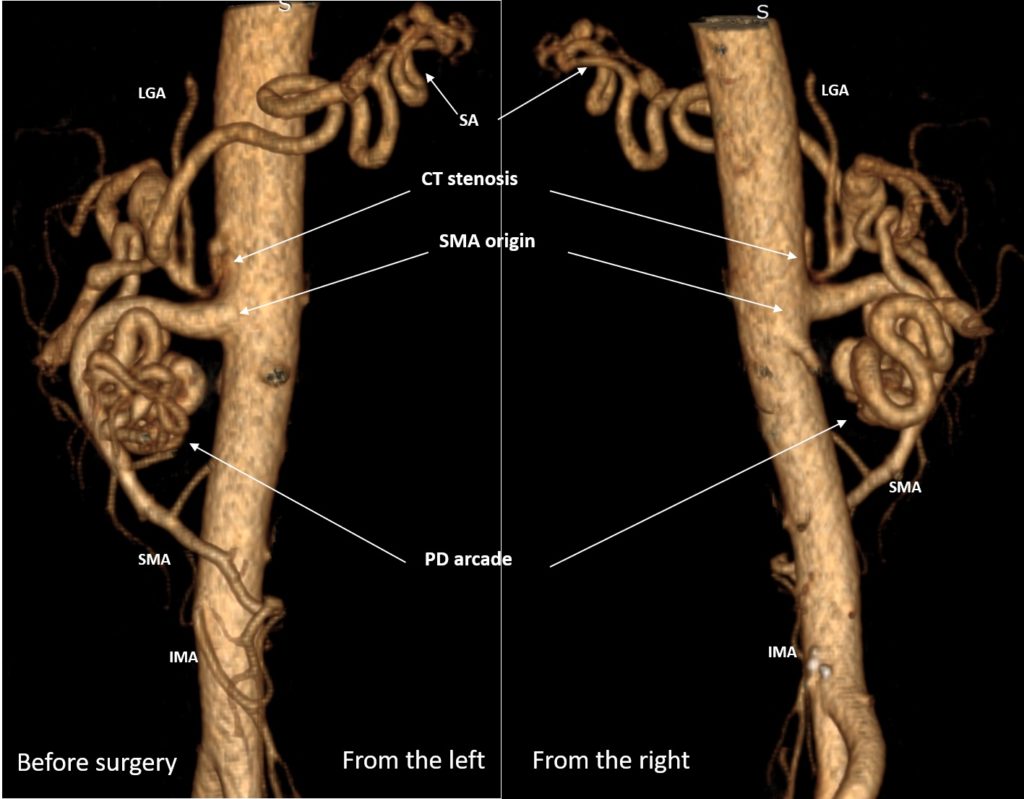
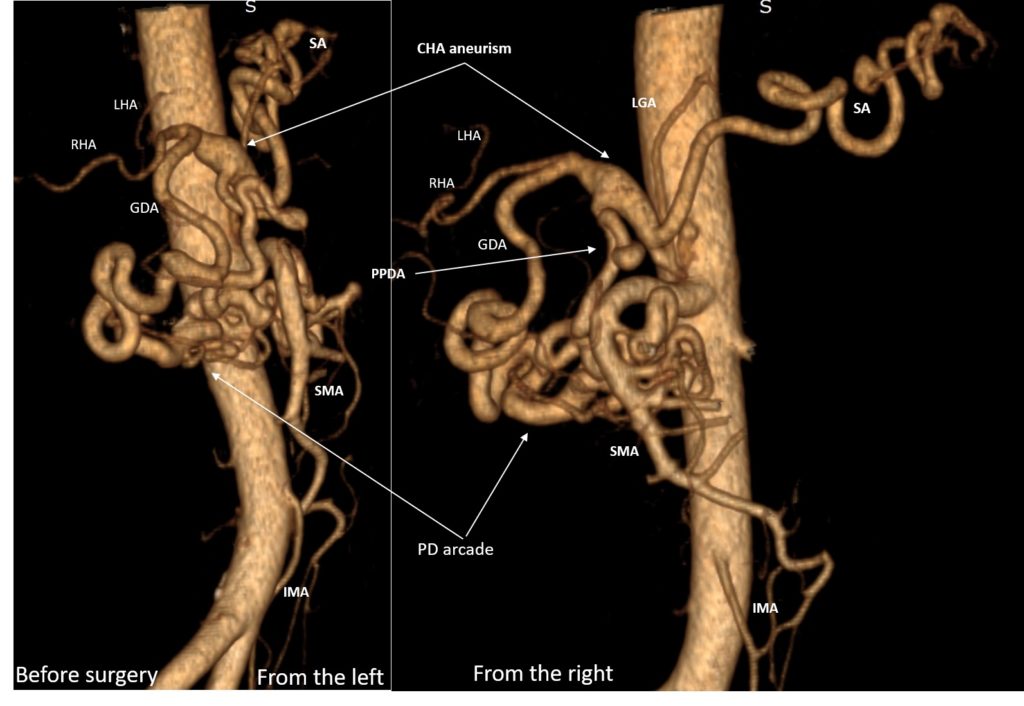
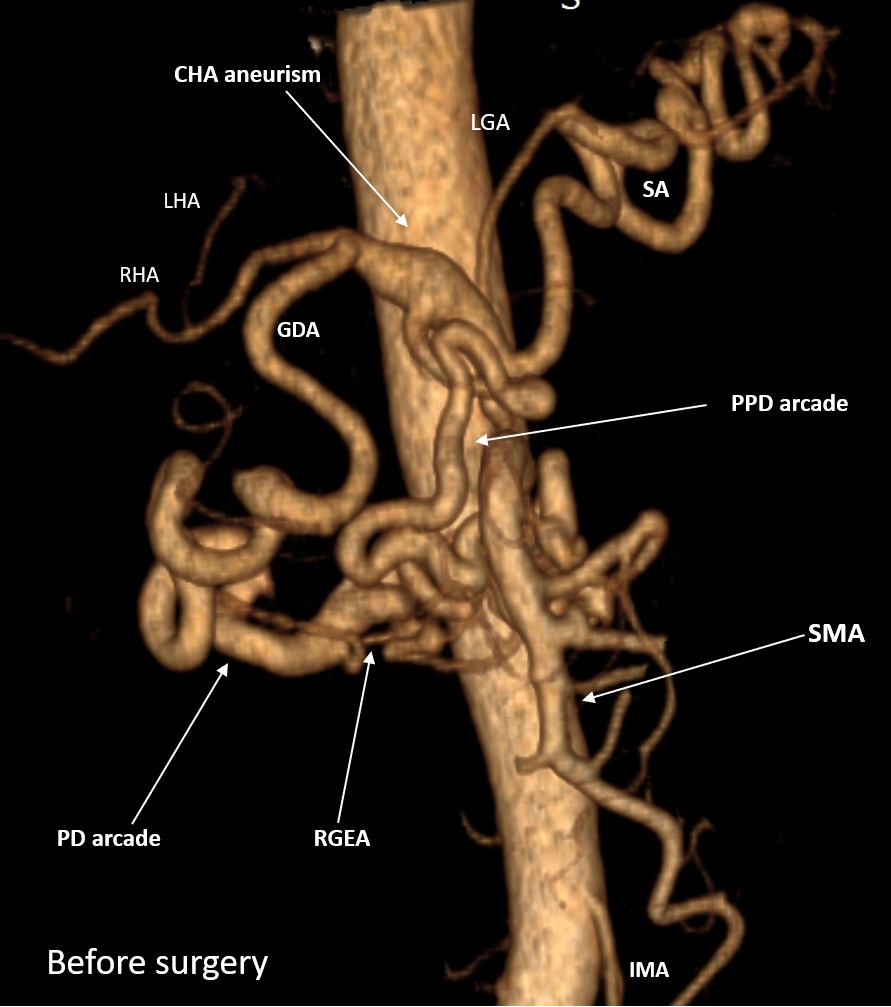
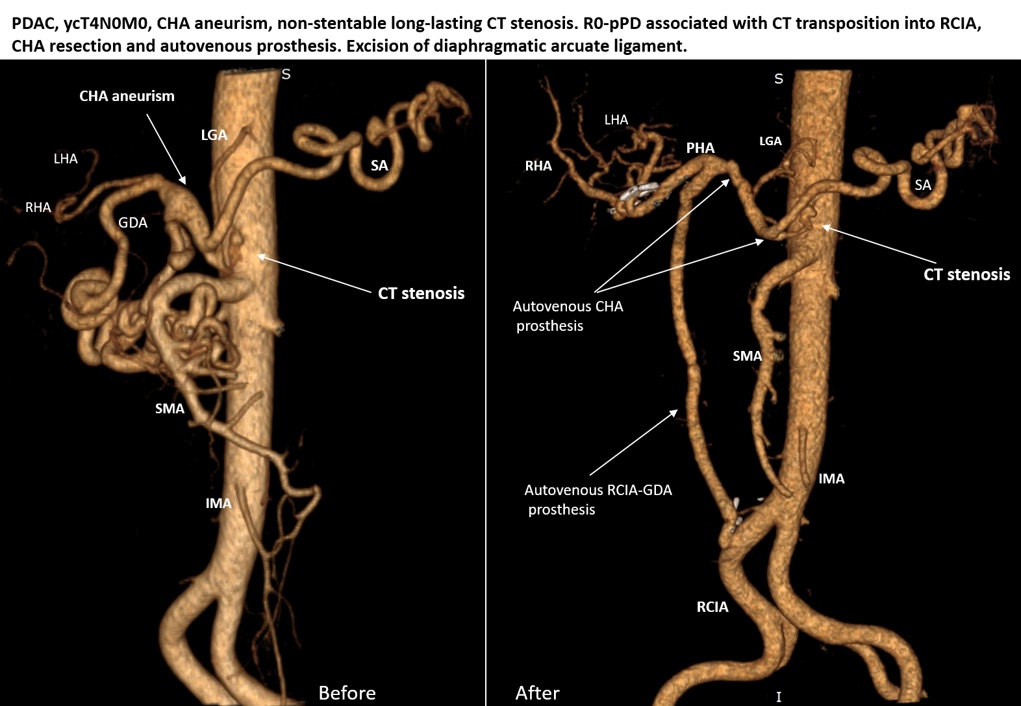
R0-PANCRETODUODENECTOMY ASSOCIATED WITH CELIAC TRUNK (CT) TRANSPOSITION INTO THE RIGHT COMMON ILIAC ARTERY AND COMMON HEPATIC ARTERY (CHA) RESECTION AND PROSTHETICS FOR LOCALLY ADVANCED PANCREATIC CANCER on the background of non-stentable long-lasting СT stenosis and CHA aneurism. Gastroduodenal artery (GDA) and pancreaicodudenal arcade in this case were the main sources of blood supply for the liver, pancreas, spleen, stomach and duodenum. ypT4N0 (48/0) M0
Это один из нескольких случаев транспозиции чревного ствола, которыми мы хотим поделиться, и которые могут быть полезны HPB хирургам с точки зрения техники, и пациентам – с точки зрения возможностей лечения.
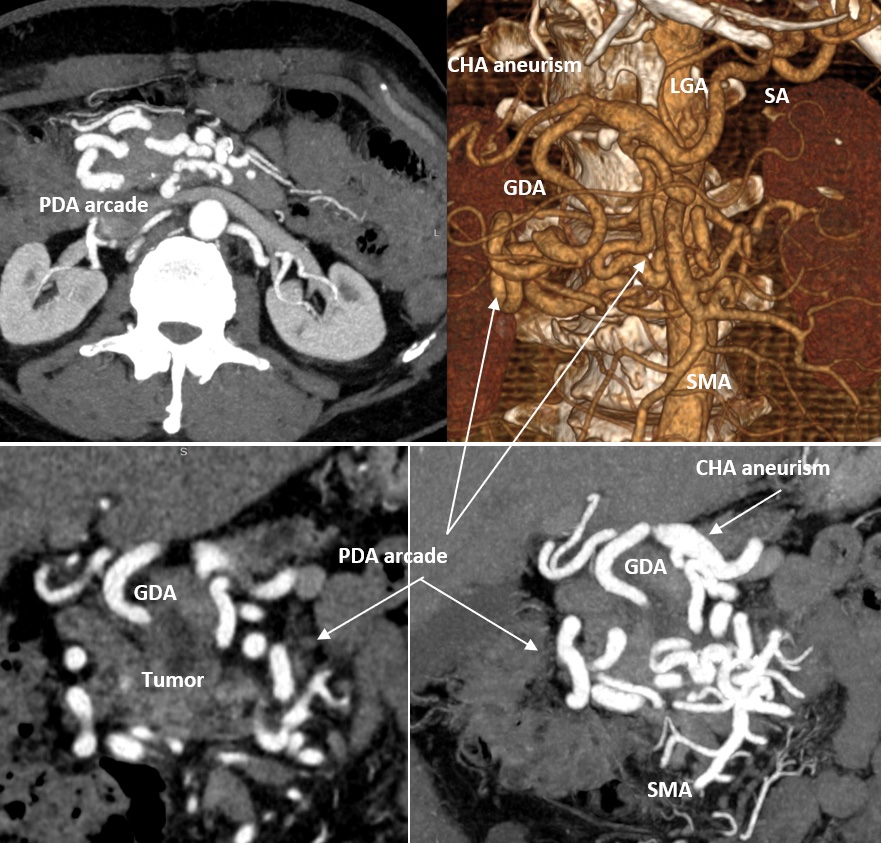
Месяц назад мы выписали домой пациента после вышеуказанной операции. У крепкого, 60-летнего мужчины, за несколько месяцев до этого был обнаружен рак головки ПЖ. Важной особенностью было то, что также был выявлен протяженный и выраженный стеноз (сужение) чревного ствола (ЧС), одной из двух крупных артерий, снабжающих практически все органы брюшной полости. Это сужение было обусловлено (видимо, с рождения) давлением дугообразной связки диафрагмы на ЧС сразу после его отхождения от аорты. О том, что это сдавление было очень длительным говорило то, что коллатеральные артерии (дополнительные сосуды, неработающие в норме и поэтому имеющие малый диаметр), которые обычно не видны на КТ, достигли диаметра, равного нормальному диаметру основных висцеральных артерий – ЧС и верхней брыжеечной артерии (ВБА). В нашем случае ЧС был представлен тонюсеньким сосудом, а коллатерали шли от ВБА и снабжали артериальной кровью печень, желудок, 12-перстную кишку, поджелудочную железу и селезенку. Коллатерали проходили через головку поджелудочной железы, опухоль которой вросла в эти сосуды, от которых зависело кровоснабжение жизненно важных органов (см. фото), и за счет этого опухоль перешла из разряда резектабельных в разряд местнораспространенных. Мало того, длительные нарушения гемодинамики привели к образованию аневризмы (патологического расширения) общей печеночной артерии (ОПА) – ключевого сосуда, через который снабжались в нашем случае не только печень, но и остальные ранее перечисленные органы (см. КТ-ангиограммы).
Сложилась сложная ситуация, в которой опухоль головки ПЖ прорастала в жизненно-важные артерии, и ее радикальное удаление должно было сопровождаться сложной двойной артериальной реконструкцией, т.к. стентирование ЧС в данных ситуациях невозможно, а рассечение сдавливающей его связки не приводит к восстановлению нормального диаметра. После предоперационной химиотерапии эта операция была успешно сделана в радикальном объеме по разработанной нами методике: arterial resection and reconstruction first, pancreatectomy and vein resection second. Методика в данном случае позволила полностью избежать интраоперационной ишемии печени. Артериальные анастомозы Сослана Дзигасова, безупречная анестезия Клоковой Виктории Александровны. В результате, после рассечения дугообразной связки диафрагмы диаметр рубцово измененного ЧС не изменился, и остался не более 1-2 мм, т.е. неадекватным для обеспечения кровоснабжения органов живота. Резецированная ГДА была соединена аутовенозным протезом (из большой подкожной вены) с правой общей подвздошной артерией, а аневризматически расширенная ОПА после иссечения также была заменена аутовенозным протезом. Таким образом, артериальное кровоснабжение всех органов верхних отделов живота в настоящее время у нашего пациента происходит из правой общей подвздошной артерии, из которой теперь исходит новый чревный ствол. Следующим этапом операции была радикальная ПДР и реконструкция желудочно-кишечного тракта. Послеоперационный период без значимых осложнений. Выписка на 16 день вследствие продолжительной лимфореи. На фото – наш пациент через 1,5 месяца после операции, в хорошей форме и готовится к завершающим курсам химиотерапии.
Стоит отметить, что и пациент, и направивший его врач-онколог имели возможность провести операцию в любом месте, и не только в России. Мы рады, что оправдали их ожидания, найдя оптимальный выход из сложного положения.
Спасибо радиологам, представившим показательные изображения этого случая: Демченковой А.Ю, Амяге А.В., Харечко С.Г., Ахлебининой М.И. и Ясаковой Е.П.